Abordaje diagnóstico y terapéutico del paciente ictérico felino.

Informe de un caso: Gatita
MVZ Carmen Lizzeth Espinosa Fuentez
PALABRAS CLAVE: Ictericia, diagnóstico, felino, manejo terapéutico.
Introducción
La ictericia generalmente sólo es evidente cuando la bilirrubina sérica excede aproximadamente 50 μmol/L (0-15 μmolL)(Arbey., 2015), puede ser causada por trastornos prehepáticos, hepáticos y posthepáticos. La forma de distinguir cada uno es por medio de pruebas diagnósticas.
Las causas más comunes de ictericia prehepática son la anemia hemolítica inmunomediada primaria o secundaria a LeVF o a neoplasias. Dentro de las causas hepáticas más comunes se encuentran las hepatopatías inflamatorias, lipidosis hepática, amiloidosis, algún proceso séptico, hepatotoxicidad (paracetamol, diazepam, entre otros) y PIF. En cuanto a los desórdenes posthepáticos podemos encontrar pancreatitis, colecistitis, colelitiasis (comúnmente asociado a colangitis neutrofílica), neoplasias hepatobiliares y/o duodenales.
Para identificar el origen debe tomarse en cuenta el grado de hiperbilirrubinemia. En general, con ictericia prehepática rara vez se superan los 50-100 μmol/L. En PIF, pancreatitis, amiloidosis y sepsis rara vez resultan en concentraciones >100 μmol/L. Cuando la bilirrubina > 200 μmol/L, la causa más frecuente es lipidosis hepática u obstrucción posthepática. En lipidosis hepática las concentraciones se observan entre 200-300 μmol/L, pero generalmente cuanto mayor sea, es más probable que exista una obstrucción biliar (Arbey, 2015).
Una vez identificado el origen, el siguiente paso es determinar cuál de los trastornos es la causa más probable. La hemólisis debe ser aguda y grave (típicamente PCV <13 %) para causar ictericia clínicamente evidente. Los gatos con afección hepática y posthepática tendrán anemia de leve a moderada, por lo tanto, el grado de anemia debe interpretarse cuidadosamente con el grado de hiperbilirrubinemia, junto con otras características clinicopatológicas (Arbey, 2015).
En un estudio realizado por Twedt., et al 2014 se examinaron más de 180 gatos con concentraciones elevadas de bilirrubina y los casos fueron agrupados en pacientes clínicamente ictéricos (bilirrubina >51.3 μmol/L), y pacientes con ictericia bioquímica (que tenían sólo suero ictérico con bilirrubina en intervalos de referencia de 8.5 a 42.7 μmol/L). Los gatos clínicamente ictéricos (bilirrubina 51.3 μmol/L) muy frecuentemente tienen enfermedad hepatobiliar primaria cuando se descartaba alguna enfermedad hemolítica. Los gatos con ictericia bioquímica (bilirrubina < 51.3 μmol/L) no siempre tienen enfermedad hepatobiliar primaria y pueden tener otros trastornos no-hepáticos donde el hígado se ve afectado secundariamente.
De todas las afecciones al hígado, las más frecuentes son la colangitis neutrofílica o colangiohepatitis supurativa (la WSAVA reconoció tanto la forma aguda como la crónica, aunque éstas pueden ser etapas diferentes de la misma condición), la colangitis neutrofílica crónica (no supurativa o linfoplasmacítica), la colangitis linfocítica (colangitis no supurativa o colangiohepatitis), la triaditis y la lipidosis hepática.
Se requiere realizar varias pruebas diagnósticas con el fin de encontrar el origen de la ictérica, sin embargo, independientemente de la causa es importante iniciar el manejo terapéutico y sintomático del paciente.
Descripción del caso:
RESEÑA:
Nombre: Gatita
Especie: Felis silvestris catus
Raza: Europeo doméstico
Sexo: Hembra castrada
Color: Punto tabby crema
Edad: 7 años
Número de expediente: 173910
HISTORIA CLÍNICA: sale de casa y convive con otra gatita. No posee calendario de vacunación y desparasitación vigente. No le han realizado prueba de LeVF y VIF. La alimentan con Whiskas, las cuales compraban al inicio por paquete y en las últimas semanas a granel.
ANAMNESIS:
Siete días atrás la paciente salió de casa y después de tres días la encontraron, se veía ictérica y baja de peso. No quería comer ni beber nada. Al día siguiente acudieron con MVZ (médico veterinario zootecnista) quien les dijo le aplicaran la eutanasia, razón por la cual acudieron con un segundo MVZ quien la trató con amoxicilina y ácido clavulánico y envió a casa ensure. Los propietarios la alimentaron forzadamente, pero la paciente aceptaba muy poco alimento y agua. Después de tres días de medicación, el MVZ les recomendó acudir al HVE (Hospital de Especialidades Veterinarias). En ese momento la paciente continuaba con anorexia, adipsia, orinaba muy amarillo y no había defecado.

Lista de problemas:
Anorexia (HC)
Adispia (HC)
Depresión
Mucosas ictéricas
TLLC 3 segundos
Deshidratación 8%
C/C 2/5
Organomegalia
Turgencia de la piel retardada
Lista maestra:
I. Ictericia (1,2,3,5,6,7,8,9)
Dx diferenciales:
I. Ictericia
a) Lipidosis hepática secundaria
b) Colangiohepatitis neutrofílica aguda
c) Triaditis felina
Dx presuntivos:
I. Lipidosis hepática secundaria
Plan: realizar hemograma, bioquímica, prueba LeVF, VIF y CPL felino.
La prueba de LeVF y VIF resultaron negativas para ambas enfermedades.
En el hemograma no se observaron alteraciones. El hematocrito se encontraba en 0.49 L/L (0.24 – 0.45) eritrocitosis relativa asociada a deshidratación. Sólidos totales 60 g/L (60-80), hiperglicemia 160 mg/dL (80-120) asociada a estrés.
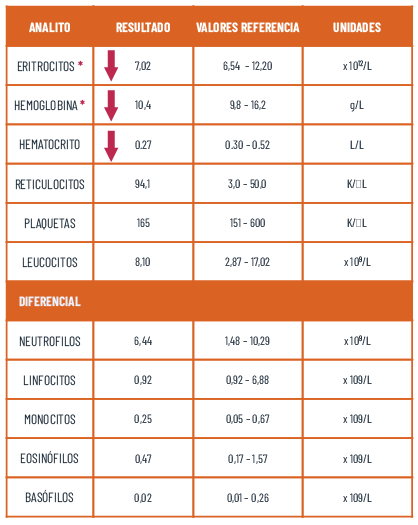

En la bioquímica se reportó hipouremia asociado a falta en el aporte. Hiperbilirrubinemia asociada a probable afección hepática o posthepática, debido a la ausencia de anemia o hemolisis. Incremento de FA 513 U/L y GTT 16U/L asociado a colestasis.
No se realizó CPL felina, debido a que no estaba disponible.

Se quedó hospitalizada con terapia de líquidos con solución Hartman a TM +8%DH, omeprazol 1mg/kg PO SID, silimarina 70mg/kg PO SID, buprenorfina 0.006mg/kg IV TID e indicaciones de ofrecer alimento y agua.
Al día uno de hospitalización se forzó el alimento y lo aceptó en dos ocasiones, para el día tres de hospitalización rechazó el alimento forzado.
Día 3 de hospitalización: se realizó US dirigido de abdomen, reportaron: hepatomegalia, vesícula biliar sin alteraciones, lesión hiperecóica en páncreas, derrame en cavidad abdominal (se realizó abdominocentesis y el líquido se envió a analizar).
Se agregó al Tx: ademetionina 125mg/gato PO SID, metronidazol 15mg/kg IV BID, citrato de maropitant 1mg/kg IV SID.
Se colocó sonda de alimentación e inició al 12.5 % de sus requerimientos energéticos.
Día 4 de hospitalización: se recibieron los resultados del urianálisis y del análisis del líquido.
Urianálisis: bilirrubinuria 3+ asociado a la hiperbilirrubinemia, hematuria 8-21 eritrocitos por campo asociado a la toma de muestras (Cistocentesis), sin descartar otras causas.
Análisis de líquido: color rojizo 2g/L de proteínas, densidad 1.006, moderada cantidad de neutrófilos mal conservados, escasos macrófagos espumosos y algunos linfocitos.
Trasudado con bajo contenido de proteínas (simple) con componente inflamatorio.
Asociado a probable aumento de la presión portal sinusal.
Día 10 de hospitalización, se encontraba con el 75 % de sus requerimientos, presentaba poliuria y se disminuyó la terapia a mantenimiento. Se inició protocolo de cianocobalamina 250ug/Gato SC dosis semanal durante 6 semanas. Se añadió al Tx prednisolona 2mg/kg PO BID.
Día 11 de hospitalización, se inició con el 100 % de sus requerimientos. Por la tarde comenzó a comer por sí sola. Se realizó Hg y Bq, en la cual continuaban reportando hipouremia 2,9 mmol/L (5.7-11.18), incrementos de FA 350 U/L (14-192) y de bilirrubinas totales 273μmol(L (0 – 15). Ese día se dio de alta hospitalaria.
En el frotis se observó la presencia de acantocitos 2+ asociado a daño hepático primario.
Día 17 de evolución acudió a revisión, se encontraba comiendo sola, no presentaba náuseas, estaba más activa. Se realizó US abdominal, en el cual reportaron: ramas izquierda y derecha del páncreas evidentes y duodeno corrugado asociado a probable pancreatitis. Presencia de sedimento en vejiga. Hígado hiperecoico con respecto al bazo compatible con lipidosis hepática. Lesión hiperecoica en la cola del bazo de 0.42cm de diámetro, compatible con probable mielolipoma sin descartar neoplasia.
Día 23 de evolución se quitó la sonda.
Discusión:
Para identificar el origen de la ictericia debe tomarse en cuenta el grado de hiperbilirrubinemia. Al ingresar la paciente presentaba hiperbilirrubinemia de 215 µmol/L y un Ht de 0.49 L/L, por lo tanto, se descartó una causa prehepática, cuando la bilirrubina > 200 μmol/L como en este caso, la causa más frecuente es lipidosis hepática (LH) u obstrucción posthepática (Arbey., 2015).
El diagnóstico diferencial para la ictericia presentada por la paciente es el “hígado graso” o lipidosis hepática verdadera que en gatos es única (Vatolina, 2017). Es la enfermedad hepatobiliar más común en gatos y se caracteriza por la acumulación excesiva de triglicéridos en más del 80 % de los hepatocitos, lo que resulta en un aumento de más del 50 % en el peso del hígado, así como el deterioro secundario de la función hepática y la colestasis intrahepática.
La fisiopatología es compleja, sin embargo, las anomalías metabólicas primarias que conducen a la acumulación de triglicéridos en los hepatocitos aún no se conocen por completo, pero podrían consistir en alteraciones de las vías de captación, síntesis, degradación y secreción de ácidos grasos. Un balance energético negativo, generalmente causado por la anorexia, se considera la causa principal. Se ha visto que la LH se desarrolla después de un período de anorexia que varía de 2 a 14 días (Vatolina, 2017). De acuerdo a la historia clínica, la paciente se ausentó de casa durante tres días, después de los cuales presentó disminución de peso muy evidente e ictericia. Sin embargo, la paciente podría haber cursado con hiporexia sin que sus propietarios lo notaran, debido a que no es el único gato en casa.
La lipidosis se clasifica como primaria o secundaria. En la primaria, la anorexia se produce en un animal sano secundario a la disminución de la ingesta de alimentos por diversas causas (poca disponibilidad de alimentos, la administración de alimentos no comestibles o un evento estresante). La secundaria ocurre en animales que desarrollan anorexia como consecuencia de una enfermedad subyacente, esta forma de presentación es la más común, ocurre en aproximadamente el 95 % de los casos. Las enfermedades asociadas con el desarrollo de lipidosis son numerosas e incluyen diabetes mellitus, enfermedad inflamatoria hepatobiliar, enfermedad gastrointestinal, insuficiencia renal, neoplasias y pancreatitis (Vatolina, 2017). De acuerdo a los hallazgos en el ultrasonido abdominal, compatibles con pancreatitis, pudiera ser que la paciente desarrolló lipidosis hepática secundaria a pancreatitis.
(Tridirtis síndrome BRIEF) Algunos signos observados en estos pacientes son letargo, pérdida de peso, ictericia, debilidad, vómitos y diarrea, de los cuales la paciente presentaba pérdida de peso, ictericia y debilidad. Los hallazgos en la bioquímica sugerentes de esta patología son elevación marcada en FA (> elevación ALT) y un cambio mínimo en GGT, otros hallazgos incluyen hiperbilirrubinemia, hipocalemia, hipofosfatemia y disminución en la urea. La paciente mostraba incremento de la FA, elevación de GGT, hiperbilirrubinemia y disminución en la urea.
Vatolina et al 2017, sugiere que la lipidosis hepática se caracteriza por una mayor concentración de bilirrubina y un aumento de las actividades séricas de la fosfatasa alcalina y la alanina aminotransferasa, en comparación con gatos sanos y gatos con otra enfermedad hepática (es decir, colangitis), en la bioquímica de la paciente nunca se registró un aumento de la ALT, por lo tanto no es posible asegurar que la paciente estuviera cursando o no con lipidosis hepática.
(Brief wee) En el hemograma se pueden encontrar poiquilocitosis y cuerpos de Heinz, en la paciente no se observaron poiquilocitos, pero sí se observó acantocitos 2+ compatibles con daño hepático.
En estudios de imagen, el hígado se puede observar agrandado en el radiográfico e hiperecoico en el ultrasonido. En el US realizado a la paciente se observó el hígado hiperecoico, compatible con lipidosis hepática.
La lipidosis hepática se diagnostica en función de la historia clínica, los signos clínicos, los hallazgos de laboratorio, la hipertrigliceridemia, la hipercetoemia y los hallazgos de imagen (Kuzi, 2017) (hígado hiperecoico difusamente agrandado). (Vatolina, 2017) El diagnóstico definitivo generalmente se realiza mediante la evaluación citológica de un aspirado con aguja fina y, en algunos casos, mediante la evaluación histológica de una biopsia hepática. Se ha defendido la citología del hígado porque se considera un procedimiento más seguro. En la citología se observa la presencia de esteatosis, sólo el 51 % de los casos tuvieron un acuerdo general entre el diagnóstico citológico y el histológico. Los gatos que están enfermos tienden a acumular lípidos en el hígado, a menudo imitando a la LHF, y por esta razón, un diagnóstico definitivo de LHF únicamente puede realizarse cuando más del 80 % de los hepatocitos se ven afectados.
La inflamación centrada en el árbol biliar es una forma común de enfermedad hepática y parece ser la segunda más común de enfermedad hepática, después de la lipidosis hepática (Triaditis síndrome brief). Al ingresar la paciente, presentaba bilirrubinas, FA y GTT elevadas, en la colangitis neutrofílica crónica (no supurativa o linfoplasmacítica) la actividad de la enzima hepática colestásica (FA y GGT) se eleva más consistentemente que ALT o AST, y estos gatos a menudo presentan ictericia con bilirrubina total elevada (Webb, 2013 Clinicians Brief). En un estudio realizado por Callahan en 2011 se observó que el aumento de la actividad enzimática hepática sérica estuvo ausente en muchos gatos, a pesar de que varias fuentes afirman que la mayoría de los gatos con colangitis tienen una actividad enzimática hepática aumentada4,9,21. Sin embargo, en un informe nada más el 14 % de los gatos con colangiohepatitis aguda y el 55 % con colangiohepatitis crónica tenían incrementada la actividad de la FA, el 57 % de los casos agudos demostraron una mayor actividad ALT, cabe señalar que las sensibilidades informadas de ALT y FA para la colangitis felina son 80 % y 60 % respectivamente.21 La actividad sérica de GGT estaba dentro del intervalo de referencia, sin embargo es más sensible, pero menos específica que la FA para la enfermedad hepatobiliar en gatos y cuenta con un 60 % de sensibilidad para la colangitis. (Callahan 2011)
(TRIADITIS) La WSAVA reconoce tres formas distintas de colangitis en gatos: colangitis neutrofílica, colangitis linfocítica y colangitis crónica asociada con infección por hígado. La colangitis neutrofílica se subcategoriza en tipos agudos versus crónicos, en función de la evaluación histopatológica: el agudo representa un infiltrado neutrofílico y el crónico un infiltrado inflamatorio mixto, que consta de células plasmáticas, linfocitos y macrófagos aumentados.
(TRIADITIS) La cronicidad de la colangitis linfocítica se cree que representa una etapa posterior de la colangitis neutrofílica o puede representar una entidad de enfermedad separada. Se caracteriza por una infiltración de moderada a marcada de linfocitos pequeños, con o sin hiperplasia biliar. La causa subyacente es desconocida, pero una de las posibles causas es un desorden inmune. (TOP 5) es lentamente progresiva; su presentación clínica incluye hepatomegalia, ascitis, hiperglobulinemia y linfocitosis.
Otros hallazgos en el ultrasonido fueron las ramas izquierda y derecha del páncreas evidentes y duodeno corrugado asociado a probable pancreatitis, (Armstrong) este padecimiento suele ocurrir simultáneamente con otras enfermedades. Las comorbilidades comunes informadas fueron EII, lipidosis hepática, diabetes mellitus y colangitis linfocítica. Se ha observado en estudios histopatológicos presencia de pancreatitis hasta en el 50 % de los gatos con colangitis y en el 39 % de los gatos con EII. Además, hasta el 83 % de los gatos con colangitis tienen EII concurrente.7 Los gatos con triaditis tienen un mayor riesgo de desarrollar la aparición de lipidosis hepática secundaria.8 Un estudio de 29 gatos (8 animales sanos y 21 clínicamente enfermos) confirmó la pancreatitis en 18 gatos, de los cuales el 19 % tenía lipidosis concurrente, el 63 % tenía inflamación intestinal y el 75 % tenía insuficiencia hepática, lo que sugiere una alta prevalencia de enfermedad concurrente, en el caso aquí presentado no se observaron cambios sugerentes de EII, sin embargo, sí se observaron cambios compatibles con lipidosis hepática y pancreatitis. Por lo tanto, no es posible afirmar que la paciente estuviera cursando con triaditis felina. (Triaditis síndrome).
(ARMSTRONG) Otros estudios reportan que el 50 % de los gatos con colangitis presentaban inflamación pancreática simultánea12 y, en otro estudio el 65 % de los gatos con colangitis tenían evidencia histológica de pancreatitis, de acuerdo con estos estudios en el caso descrito es probable que la pancreatitis ocurriera simultánea a la probable colangititis.
(ARMSTRONG) los gatos mayores de siete años son los más comúnmente afectados. La anorexia y el letargo son las principales razones para la presentación de gatos con pancreatitis aguda, los vómitos ocurren en menos de la mitad de los gatos afectados, el dolor abdominal se aprecia con menos frecuencia que en los perros y la hipotermia se informa con más frecuencia que la fiebre. Si bien la paciente tiene siete años de edad, presentaba anorexia y letargo al ingresar al hospital, ambos son signos inespecíficos, por lo tanto, no pueden ser concluyentes de pancreatitis por sí solos, siempre deben correlacionarse con otros hallazgos.
En los estudios de sangre se llega a observar leucocitosis, leucopenia, hemoconcentración y anemia, aunque menos común que la leucocitosis, la leucopenia está asociada con un peor pronóstico, el aumento de las actividades en suero de las enzimas hepáticas (ALT, FA, AST y GT) y el aumento de la bilirrubina total son comúnmente informados, y algunas veces reflejar lipidosis o colangitis concurrentes, en el caso aquí descrito las alteraciones hematológicas pudieran están más asociadas a la probable lipidosis hepática o a la probable colangitis, concurrente con pancreatitis.
(ARMSTRONG) La anomalía bioquímica notificada con más frecuencia en gatos con pancreatitis es la hipercolesterolemia, con un 72 %, (BAZELLE) la hipopotasemia también se encontró comúnmente, afectando al 56 % de los pacientes, (ARMSTRONG). Otro hallazgo es la hipocalcemia con un 45 % – 65 %, las reducciones en el calcio ionizado o total fueron un hallazgo de pronóstico pobre, al inicio del proceso diagnóstico no se midió el calcio por no estar disponible, más tarde se midió y se encontraba dentro de los intervalos de referencia, por lo tanto, es importante medir los electrolitos en todos los pacientes con sospecha de pancreatitis como factor pronóstico y para el adecuado manejo terapéutico.
Con respecto al diagnóstico, (ARMSTRONG) se acepta que la fPL es específica del páncreas en su origen y es una molécula grande que no se elimina de la sangre mediante filtración renal, por lo tanto, la hiperazotemia no la afecta.28 Según el reporte de Armstrong et al., es más sensible que la tripsina inmunorreactiva o el ultrasonido abdominal.
Para la medición de FPL existen dos métodos Spec fPL y Snap fPL (Idexx). La primera fPL es una prueba cuantitativa, concentraciones >5.3 μg/L son consistentes con pancreatitis, las concentraciones entre 3.5 y 5.3 μg/L se encuentran en una zona gris. El Snap fPL es una prueba semicuantitativa, un resultado positivo indica un valor de fPLI >3.5 μg/L y no diferencia a los pacientes en la zona, por lo tanto, un resultado positivo de FPL Snap debe confirmarse adicionalmente con un ensayo Spec fPL. En la paciente no se realizó medición de fPL debido a que no estaba disponible, sin embargo, hubiera sido importante realizarla para complementar los hallazgos ultrasonográficos. (ARMSTRONG). También debe tomarse en cuenta que la feLP no es 100 % sensible y específica, especialmente para formas de pancreatitis leve y/o crónica
Los hallazgos ultrasonográficos relativamente específicos para pancreatitis en gatos son páncreas hipoecoico, mesenterio hiperecoico y efusión abdominal, sin embargo, otras lesiones pancreáticas (p.e., Neoplasia, nódulos hiperplásicos) pueden compartir una apariencia similar. Los hallazgos ecográficos carecen de especificidad para diferenciar entre pancreatitis crónica y aguda, por eso deben complementarse con otras pruebas, en el ultrasonido realizado a la paciente se observó lesión hiperecoica en páncreas y derrame abdominal. (BAZELLE) Los estudios han demostrado que el ultrasonido abdominal tiene una baja sensibilidad (11-35 %) para la pancreatitis, aunque otro estudio informó una sensibilidad del 67 % en las presentaciones moderada a grave y una sensibilidad menor en las formas más leves de la enfermedad.
La TC posee una sensibilidad del 20 %. La colangiopancreatografía por resonancia magnética (CPRM) se está convirtiendo en la modalidad de imagen de elección en humanos para el tracto pancreático y biliar, y un estudio reciente en gatos sugirió que las resonancias pueden ser útiles en gatos con pancreatitis.
(BAZELLE) La lipidosis hepática se ha asociado con frecuencia a la pancreatitis felina, ya que la anorexia y la pérdida de peso son una característica típica de la pancreatitis felina. La prevalencia informada de lesiones de pancreatitis en gatos con lipidosis hepática varía de 5 a 38 %. Así mismo, la lipidosis hepática concomitante era más frecuente en asociación con pancreatitis crónica 30 % que con pancreatitis aguda (9 %). La presencia de pancreatitis aguda se considera un factor de mal pronóstico en un paciente con lipidosis hepática.
El estándar de oro para el diagnóstico ante mortem de pancreatitis en gatos sigue siendo el análisis histopatológico de biopsias pancreáticas, que puede no recomendarse ya que los resultados raramente alteran el manejo del paciente en estos casos. Se debe considerar la biopsia pancreática si la laparotomía o la laparoscopia se realizan por otros motivos38. Bazelle 2014.
El uso de la citología de aspiración del páncreas, con aguja fina guiada por ultrasonido, se utiliza de forma rutinaria en la investigación de masas pancreáticas y masas de aspecto quístico. Cada vez más, aspirados con aguja fina guiados por ultrasonido del páncreas y tejido y/o líquido peripancreático se utilizan para ayudar a hacer el diagnóstico de pancreatitis (ARMSTRONG).
Otro hallazgo que vale la pena mencionar, era la fragilidad cutánea presentada por la paciente, existe el síndrome de fragilidad de la piel felina (FSFS) causado por una fragilidad cutánea extrema en ausencia de hiperextensibilidad1. Se informa comúnmente en asociación con enfermedades graves (Hiperadrenocorticismo, diabetes mellitus, colangiocarcinoma, colangiohepatitis, lipidosis) o el uso excesivo de acetato de memestrol u otros compuestos progestacionales.46 Aún no se conoce la patogénesis exacta, pero se cree que está relacionada con un efecto de los glucocorticoides en la producción de colágeno. (Alexandre 2010). En dicho estudio recomiendan tener en cuenta las enfermedades hepáticas cuando se trata de gatos con piel fragilidad (Alexandre 2010).
Parte del manejo terapéutico de la colangiohepatitis en sus presentaciones neutrofílica y linfocítica es mediante el uso de esteroides, en el caso descrito fue notable la mejoría del paciente cuando se inició el tratamiento con prednisolona.
El manejo terapéutico para las enfermedades antes descritas, comparte ciertas similitudes. Dentro de las consideraciones que deben tomarse en cuenta en pacientes ictéricos se encuentran: el manejo nutricional, la corrección de electrolitos, hepatoprotectores y suplementación con vitamina B12.
El manejo nutricional de un paciente, hiporéxico o anoréxico e ictérico (es de vital importancia. La colocación de sonda de alimentación por esofagectomía en pacientes con historia de anorexia de más de tres días está indicada. Antes de someter al paciente a cualquier procedimiento se deben suplementar vitamina k y medir tiempos de coagulación. En una investigación de pacientes felinos con lipidosis hepática, se observó que (MICHELLE 2001) los gatos que desarrollaron signos clínicos de lipidosis hepática, después de un ayuno prolongado recuperaron el apetito espontáneo antes, cuando se les alimentó con sonda exclusivamente después del diagnóstico, en comparación a los gatos a los que se les ofreció primero alimentos y posteriormente se alimentaron con sonda porque no comían consistentemente. En los pacientes con hiporexia se ha observado (MICHELLE 2001) la saciedad precoz (interrupción prematura de una comida) es común en pacientes anoréxicos, por lo que debe dividir los alimentos del día en la mayor cantidad posible de comidas pequeñas y frescas. En la paciente del caso al inició la alimentación se realizó de manera forzada y fue hasta el día 10 evolución que se colocó la sonda de alimentación, las investigaciones recientes concuerdan en que (Bazelle 2014) la alimentación debe ser instaurada lo antes posible.
(AGNEW 2014) La aversión al alimento puede ser un factor importante de la inapetencia y puede ser asociada a cualquier tipo de alimento cuando es ofrecido a gatos con náuseas, vomito, dolor o indisposición. En los gatos el uso de estimulantes no se considera efectivo en animales muy enfermos. Si la ingesta de alimentos continúa siendo insuficiente después de 2-3 días con el uso de estimulantes, máximo 3-5 días, debe considerarse el colocar un tubo de alimentación. La mirtazapina como estimulante del apetito, actúa a nivel del centro del hambre en el hipotálamo, posee efectos antináuseas y antieméticos. En un estudio no se observó una acumulación del fármaco después de su uso durante 6 días. En pacientes con insuficiencia hepática se reduce la eliminación hasta en un 30 %, lo que indica la necesidad de ajustar la dosificación en consecuencia. En la paciente de este caso clínico se utilizó la mirtazapina durante un día a una dosis de 1.88mg/gato, por lo tanto debió considerarse una disminución en la dosis.
Los gatos tienen un alto requerimiento de vitaminas del complejo B, por lo tanto debe ser considerada la suplementación.
(VATOLINA 2017) Algunos pacientes FHL pueden cursar con diferentes grados de hipoperfusión secundarios a vómitos, anorexia y adipsia. La hipoperfusión en los gatos se caracteriza por taquicardia (> 220 lpm) o bradicardia inapropiada (<140 lpm), mucosas pálidas, TLLC prolongado, a menudo hipotermia e hipotensión leve. La deshidratación es una anomalía común que se observa en dichos pacientes, de tal forma que la fluidoterapia inicial debe dirigirse a corregir la hipoperfusión si está presente, en la paciente del caso clínico signos de hipoperfusión los cuales mejoraron una vez iniciado el tratamiento con fluidoterapia.
(VATOLINA) Las alteraciones electrolíticas notificadas comúnmente incluyen hipocalemia (30 %), hipomagnesemia (28 %) e hipofosfatemia (17 %). La hipocalemia y la hipofosfemia se han asociado con una mayor morbilidad y mortalidad en pacientes con lipidosis hepática. La hipocalemia causa debilidad muscular, íleo paralítico y anorexia; la hipofosfatemia puede causar hemólisis severa que resulta en la necesidad de una transfusión sanguínea, en el caso escrito no se midieron todos los electrolitos, por lo tanto es este tipo de pacientes siempre deben monitorearse a fin de evitar complicaciones, implementar un manejo terapéutico adecuado y como factor pronóstico.
Debido a que el gato es un carnívoro puro, su metabolismo lipídico y proteico11-14 lo hace dependiente de ácidos grasos esenciales obligatorios, aminoácidos y vitaminas, que se vuelven deficientes después de un período prolongado de anorexia. En pacientes con lipidosis hepática, las concentraciones plasmáticas de alanina, arginina, citrulina, taurina y metionina se reducen notablemente (> 50 % de reducción con respecto al valor inicial), por tal motivo es importante iniciar el manejo nutricional a fin de aportar todos estos nutrientes en el alimento.
Existe la evidencia de que la suplementación de L-carnitina en pacientes con lipidosis reduce drásticamente la acumulación de lípidos hepáticos57 y aumenta la tasa de bioxidación en gatos obesos y reduce la concentración plasmática de ácidos grasos. En la paciente se suplementó con L-carnitina, en pacientes con lipidosis hepática esta amina debe formar parte del tratamiento.
Conclusiones:
Cuando se presenta un paciente con ictericia es importante determinar el origen de la misma, por lo tanto es importante tener por lo menos tres diferenciales, ¿se trata de una afección prehepática, hepática o posthepática? La forma de determinar es mediante una adecuada HC, los signos clínicos presentados y un perfil integral (Hg, Bq y urinálisis). Una vez determinado el origen se deben descartar las afecciones más comunes.
El diagnóstico definitivo para las patologías que más comúnmente afectan al hígado pudiera no ser fácil, por lo tanto, el clínico debe ir sumando hallazgos a fin de orientar el diagnóstico mediante los signos clínicos, los hallazgos en las pruebas de laboratorio y, como prueba de oro, la histopatología. Es esencial determinar si existe una enfermedad subyacente, ya que, en el caso de la lipidosis hepática, ésta con frecuencia es secundaria a otra afección, como pancreatitis, enfermedad intestinal, colangitis, neoplasia o enfermedad infecciosa.
Si bien el manejo terapéutico de las enfermedades que afectan al hígado es similar, el llegar a un diagnóstico nos permitirá no sólo adecuar mejor el manejo médico, sino determinar un pronóstico para el paciente.
Siempre que sea posible debemos utilizar todas las herramientas a la mano para poder llegar a un diagnóstico, sin embargo, en pacientes inestables la prioridad será estabilizar al paciente. Cuando se considere la realización de biopsias primero debe tenerse en cuenta el estado fisiológico del paciente y realizar las pruebas necesarias para someterlo a procedimiento.
En pacientes con afección hepática debe siempre considerarse el metabolismo de los fármacos que se utilizan, en ocasiones las dosis deben modificarse.
En pacientes con anorexia, uno de los mayores desafíos es evitar el desarrollo de la aversión a la comida, bien haya sido aprendida o tratar esta condición cuando ocurre. Los estimulantes del apetito están indicados para el tratamiento a corto plazo durante la fase de diagnóstico, cuando se sospechan causas conductuales o ambientales de anorexia y la manipulación de la dieta no ha sido exitosa, cuando se tratan las aversiones alimentarias y para apoyar la ingesta nutricional en gatos crónicamente enfermos.
BibliografÍa:
- Agnew, W. Korman, R. Pharmacological appetite stimulation: rational choices in the inappetent cat. Journal of feline medicine and surgery. 2014; 16(9), 749-756.
- Armstrong, P. Williams, D. Pancreatitis in cats. Topics in companion animal medicine. 2012; 27(3), 140-147.
- Bazelle, J. Watson, P. Pancreatitis in cats: Is it acute, is it chronic, is it significant?. Journal of feline medicine and surgery. 2014; 16(5), 395-406.
- Clark, J. Haddad, J. Brown, D. Morgan, M. Van Winkle, T. Rondeau, M. Feline cholangitis: a necropsy study of 44 cats (1986–2008). Journal of feline medicine and surgery. 2011; 13(8), 570-576.
- Harvey, A. 2015. Approach to the jaundiced cat. In 40th World Small Animal Veterinary Association Congress. World Small Animal Veterinary Association. Proceedings book. 2015, 664 – 666.
- Kuzi, S. Segev, G. Kedar, S. Yas, E. Aroch, I. Prognostic markers in feline hepatic lipidosis: a retrospective study of 71 cats. The Veterinary record. 2017. Disponible en:
http://veterinaryrecord.bmj.com/content/early/2017/10/04/vr.104252 . - Michel, K. Management of anorexia in the cat. Journal of feline medicine and surgery. 2001; 3(1), 3-8.
- Valtolina, C. Favier, R. Feline Hepatic Lipidosis. Veterinary Clinics: Small Animal Practice. 2017; 47(3), 683-702.
- Webb, C. Top 5 liver conditions in cats. Clinician´s brief [Internet]. 2013 [Citado 16 noviembre 2017]. Disponible en:
https://www.cliniciansbrief.com/article/top5-liver-conitions-cats. - Weeb, C. The yellow cat: diagnostic & therapeutic strategies. Today´s veterinary practice [Internet].2016 [Citado 16 noviembre 2017]; 9 (5). Disponible en:
http://todaysveterinarypractice.navc.com/wp-content/uploads/2016/08/TVP_2016-0910_YellowCat.pdf